技術前沿
Technological frontier
近日,一位孕35周3天先天性心臟病合并肺動脈高壓的孕婦,由外院緊急轉診入我院產二科。
患者體型較瘦,入院后積極完善相關檢查,心臟彩超提示先天性心臟病:房間隔缺損(原發孔型+繼發孔型)、右心及左房擴大、肺動脈增寬,估測肺動脈收縮壓55mmHg,屬于中度肺動脈高壓。妊娠合并肺高壓患者的死亡率高達30-50%,所有的死亡發生在產前或產后35天內,是妊娠合并心臟疾病中最危險的情況。所以,歐洲和美國的指南均把肺動脈高壓列為妊娠禁忌。該患者的妊娠風險分級為IV級,孕產婦死亡率高,且可導致嚴重母兒并發癥!

患者病情危重,經科內討論后,產二科主任馬軍花主任醫師立即上報醫務科、產安辦及院領導,并組織多學科診療(MDT),邀請心血管內科、心臟大血管外科、麻醉科、新生兒科、產安科、消化內科、重癥醫學科專家參與討論,將術中可能出現的意外情況一一列出,制定周密詳細的診療應對方案。
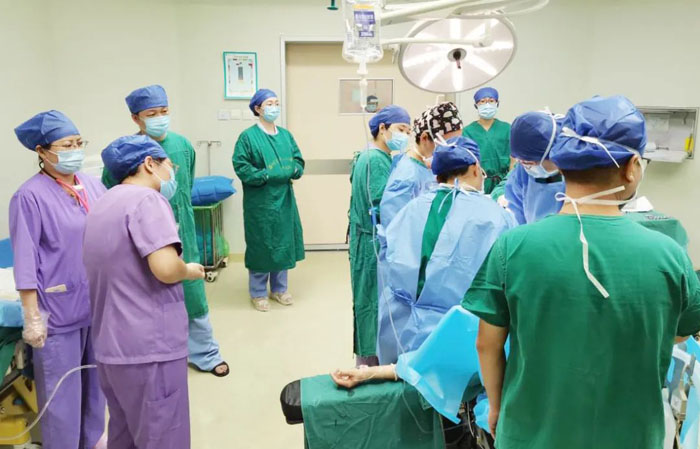
次日,患者在硬膜外麻醉下行子宮下段剖宮產術+雙側子宮動脈上行支結扎術。術前邀請心內科、心臟大血管外科醫師到場,連同麻醉醫師一起監測生命體征,為手術保駕護航。隨著一聲啼哭,一個體重2.5kg的男寶寶出生了,隨即轉至新生兒科治療。術中操作輕柔細致,嚴格止血,為防止肺動脈壓波動,使用安全量的縮宮素5u,并嚴格控制液體入量及輸液速度,術中共出血300ml。在大家的共同努力下,手術歷時54分鐘順利完成。術后,患者轉至ICU,給予嚴密觀察,進一步生命支持。
患者在ICU經過兩天的嚴密觀察,病情平穩,轉回產二科。產二科全體醫護人員沒有絲毫松懈,仍舊嚴密監測病情,精心護理患者。患者子宮復舊良好,于術后7天母嬰平安出院。
在這場與生命的博弈中,我院充分發揮多學科協作的優勢,出色地完成了這次高難度救治任務,順利挽救了母嬰生命。(產二科)

 你所在的位置:
你所在的位置: